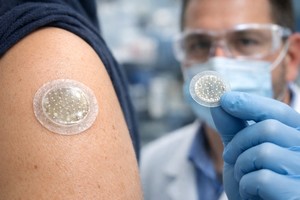
Un studiu clinic de fază I, realizat la 21 de pacienţi cu melanom metastatic în stadiul 4, a arătat că un vaccin personalizat împotriva cancerului a avut un profil de siguranţă favorabil. Rezultatele încurajatoare ale studiului sugerează potenţialul vaccinului de a stimula sistemul imunitar şi deschid drumul pentru teste suplimentare, inclusiv în combinaţie cu terapii cu inhibitori ai punctelor de control imunitar.
Primul studiu clinic privind un vaccin personalizat împotriva cancerului demonstrează că abordarea poate fi pusă în practică, este sigură şi activează răspunsul sistemului imunitar, o direcţie pentru viitoare imunoterapii care evaluează vaccinurile anticancer pe bază de biomateriale în combinaţie cu inhibitori ai punctelor de control imun.
Studiul clinic de fază I a fost realizat pentru a evalua siguranţa unui vaccin care foloseşte un suport din material biodegradabil, conceput să atragă şi să activeze celule ale sistemului imunitar. Rezultatele au fost încurajatoare şi susţin continuarea dezvoltării acestei abordări, inclusiv testarea vaccinului în studii viitoare alături de inhibitori ai punctelor de control imunitar.
Studiul a fost realizat pe 21 de pacienţi cu melanom metastatic în stadiu 4, iar rezultatele au arătat o activare semnificativă a sistemului imunitar, la 43% dintre pacienţi evoluţia bolii a rămas stabilă.
Această cercetare face parte dintr-o serie de studii de bază şi preclinice care au condus la dezvoltarea acestui nou vaccin, denumit WDVAX, care se bazează pe un suport de biomaterial poros impregnat cu molecule ce atrag şi activează celulele imune.
Conceptul vaccinului a fost dezvoltat în cadrul laboratorului Facultăţii de Medicină de la Harvard, în colaborare cu Institutul de Cancer Dana-Farber.
Înainte de iniţierea studiului clinic, cercetătorii au realizat studii preclinice extinse care au demonstrat eficacitatea noii abordări. Vaccinul constă dintr-un cadru poros realizat dintr-un polimer medical biodegradabil, impregnat cu molecule bioactive, care acţionează ca un teren de pregătire pentru sistemul imunitar al pacientului.
În studiu, acest cadru a fost încărcat cu antigene tumorale inactivate, extrase din tumorile participanţilor la studiu. Studiile preclinice au arătat că celulele dendritice reprogramate în cadrul vaccinului migrează către ganglionii limfatici adiacenţi şi activează celulele T, care luptă împotriva celulelor tumorale.
Pentru a arăta că această abordare poate fi pusă în practică în condiţii clinice, cercetătorii au derulat un studiu cu doze administrate treptat, urmărind dacă procesul de fabricaţie poate produce suficiente doze de vaccin în termen de 28 de zile de la îndepărtarea chirurgicală a tumorii pacienţilor.
Echipa a reuşit să prepare vaccinuri personalizate pentru toţi cei 15 pacienţi din cohorta extinsă şi să asigure doze suficiente şi pentru şapte dintre alţi opt participanţi la studiul extins.
Procesul de fabricare s-a dovedit realizabil în context clinic şi este puţin probabil să devină un obstacol major în testarea viitoare a unor vaccinuri similare.

Vaccinul personalizat împotriva cancerului, bazat pe biomateriale, constă într-un suport poros din biomaterial, de mărimea unui comprimat de aspirină, impregnat cu molecule care atrag şi activează celulele imune, precum şi cu antigene tumorale inactivate, obţinute din tumorile participanţilor la studiu. Credit: Institutul Wyss, Universitatea Harvard, decembrie 2025
Pentru administrare, chirurgii echipei au realizat o mică incizie pe braţ sau pe coapse, implantând vaccinul sub piele şi suturând rana. Pacienţii au fost monitorizaţi atent pentru semne de reacţii imune, iar mulţi dintre aceştia au prezentat o reacţie locală la locul de implantare.
Niciun pacient nu a dezvoltat evenimente adverse semnificative legate de tratament cu consecinţe ameninţătoare de viaţă. Un aspect remarcabil al studiului a fost stabilizarea bolii la 43% dintre pacienţi.
Analiza ţesutului tumoral după vaccinare a arătat că în tumori au pătruns, în grade diferite, celule T citotoxice CD8+ şi celule mieloide ale sistemului imunitar, ceea ce indică un răspuns imun semnificativ indus de tratament.
De asemenea, cercetătorii au observat o upreglare a proteinelor de checkpoint, proteine care acţionează ca nişte „frâne” ce împiedică celulele T să atace celulele tumorale. Echipa a speculat că o abordare combinată a vaccinului WDVAX cu terapii de inhibitori ai punctelor de control imun ar putea fi promiţătoare, îmbunătăţind astfel răspunsul imun şi succesul tratamentului.
De asemenea, cercetătorii au observat o creştere a expresiei aşa-numitelor proteine ale punctelor de control imunitar, care acţionează ca nişte „frâne” şi pot limita atacul celulelor T asupra tumorii.
Pe baza acestor observaţii, echipa sugerează că asocierea vaccinului cu alte forme de imunoterapie, inclusiv terapia cu inhibitori ai punctelor de control imunitar care blochează aceste proteine ar putea duce la noi progrese semnificative în tratamentul pacienţilor cu diferite tipuri de cancer.